Infection de prothèse vasculaire
←
→
Transcription du contenu de la page
Si votre navigateur ne rend pas la page correctement, lisez s'il vous plaît le contenu de la page ci-dessous
DU de chimiothérapie anti-infectieuse et de vaccinologie
2016-2017
Infection de prothèse vasculaire
Dr. Florent Valour florent.valour@chu-lyon.fr
MCU-PH
Maladies infectieuses et tropicales
Centre de Référence inter-régional pour la prise en charge des IOA complexes
Hospices Civils de Lyon
INSERM U1111 – Centre International de Recherche en Infectiologie
Université Claude Bernard Lyon 1Introduction
Implants vasculaires > 450 000 / an aux USA
10 - 50 000 / an en France
Darouiche et al, N Engl J Med 2004Introduction
Polytétrafluoroéthylène (PTFE)
- Fluoropolymère
- Matériau tendre, déformable, opaque, blanc et «
alimentaire »
- Constituant majeur du Goretex® et du Dacron®
(tissus brevetés)Prothèses vasculaires : incidence
INCIDENCE GLOBALE STABLE : 1,5-2%
7%
4-6%
6%
5%
4%
3%
1,5-2%
2% 1%
1% 0,5%
0%
Carotide Aorte Aorto-inguinal Artères
abdominale périphériquesProthèses vasculaires : incidence
INCIDENCE GLOBALE STABLE : 1,5-2%
7%
4-6%
6%
5%
4%
3%
1,5-2%
2% 1%
1% 0,5%
0%
Carotide Aorte Aorto-inguinal Artères
abdominale périphériques
Sex ratio 1,2 4 1,8
Age moyen 72 65 65
Délai moyen 18 ms [9-25] 51 ms [4-97] 12 ms [1-27]Prothèses vasculaires : écologie microbienne
Documentation : 75-95% Plurimicrobien : 15-27%
Anaérobies Candida
5,0% 3,0%
Entérocoques,
streptocoques
MECANISME
13,0%
S. aureus - Inoculation / portage cutané
38,0% Précoce : S. aureus
Tardif : SCN
- Hématogène : tout germe
SCN S. aureus +++
14,0%
BGN
27,0%
Antonios et al, J Infect 2006 – Legout et al, Clin Microbiol Infect 2011 – Darouiche et al, N Engl J Med 2004Prothèses vasculaires : mécanismes
1. Inoculation +++
(pose de la prothèse)
3. DIGESTIF +
(érosion, fistule)
2. Contiguité ++
(ISO : plaie, abcès)
5. Bactériémie
(< 2 mois +++)
4. ThrombusProthèses vasculaires : facteurs de risque
COMORBIDITES
- Diabète ……………………………………………………………. OR 4,6
- Insuffisance rénale chronique
- Obésité
- Immunosuppression
- Chirurgies multiples au site de mise en place
de la prothèse
PROCEDURE
- Chirurgie en urgence
- Abord inguinal ………………………………………………….OR 4,1
- Antibioprophylaxie inappropriée
BACTÉRIÉMIE EN COURS D’HOSPITALISATION ………OR 4,2
TROUBLES CICATRICIELS ………………………………………. OR 5,1
Antonios et al, J Infect 2006 – Vogel et al, J Vasc Surg 2008 – Siracuse et al, J Vasc Surg 2013Prothèses vasculaires : pronostic
Amputation Thrombose Récidive Mortalité
AORTE ABDOMINALE
- Reconstruction
extra-anatomique
- Reconstruction
in situ
- Conservateur
PERIPHERIE
CAROTIDE
Legout et al, Clin Microbiol Infect 2011 - Kieffer et al, J Vasc Surg 2004 - Saleem et al, Am J Surg 2010Prothèses vasculaires : pronostic
Amputation Thrombose Récidive Mortalité
Mortalité
J30 1 an 5 ans
AORTE ABDOMINALE
- Reconstruction
39%
extra-anatomique
13% 30% 10% 18% 50% 63%
- Reconstruction
24% 5% 11% 8% 14% 19% 53%
in situ
- 6%
Conservateur 0% 6% 11% 20%
PERIPHERIE 19% 21% 15% 7% 9% 54%
CAROTIDE 0% 9% 6% 9% 33%
10% 15% 10% > 50%
Legout et al, Clin Microbiol Infect 2011 - Kieffer et al, J Vasc Surg 2004 - Saleem et al, Am J Surg 2010Prothèses vasculaires : pronostic
Amputation Thrombose Récidive Mortalité
J30 1 an 5 ans
AORTE ABDOMINALE
- Reconstruction
39%
extra-anatomique
13% 30% 10% 18% 50% 63%
- Reconstruction
24% 5% 11% 8% 14% 19% 53%
in situ
- 6%
Conservateur 0% 6% 11% 20%
PERIPHERIE 19% 21% 15% 7% 9% 54%
CAROTIDE 0% 9% 6% 9% 33%
10% 15% 10% 13% > 50%
Legout et al, Clin Microbiol Infect 2011 - Kieffer et al, J Vasc Surg 2004 - Saleem et al, Am J Surg 2010Prothèses vasculaires : facteurs pronostiques
Mortalité
J30 1 an 5 ans
85 patients 39% 13% 30% 10% 18% 50% 63%
AAA (46%) et/ou AOMI (68%)
Mortalité hospitalière
24% : 16.5%5%
(27+/-25 jours)
11% 8% 14% 19% 53%
6% 0% 6% 11% 20%
19% 21% 15% 7% 9% 54%
0% 9% 6% 9% 33%
13% > 50%
Legout et al, Clin Microbiol Infect 2011Prothèses vasculaires : facteurs pronostiques
Mortalité
J30 1 an 5 ans
- Âge
- Localisation39%
aortique (vs 13%
périphérique)30% 10% 18% 50% 63%
24% 5% 11% 8% 14% 19% 53%
6% 0% 6% 11% 20%
- Choc septique 19% 21%
- Chirurgie en urgence 15% 7% 9% 54%
- Fistule digestive - Nécessité de reprise
0% 9% 6% 9% 33%
13% > 50%
Kieffer et al, J Vasc Surg 2004Prothèses vasculaires : facteurs pronostiques
Mortalité
J30 1 an 5 ans
- Âge
- Localisation39%
aortique (vs 13%
périphérique)30% 10% 18% 50% 63%
24% 5% 11% 8% 14% 19% 53%
6% 0% 6% 11% 20%
- Choc septique 19% 21%
- Chirurgie en urgence 15% 7% 9% 54%
- Fistule digestive - Nécessité de reprise
0% 9% 6% 9% 33%
13% > 50%
44 infections sur prothèse aortique - 46% de mortalité à 5 ans
- Traitement conservateur
Saleem et al, Am J Surg 2010Prothèses vasculaires : facteurs pronostiques
Mortalité
J30 1 an 5 ans
- Âge
- Localisation39%
aortique (vs 13%
périphérique)30% 10% 18% 50% 63%
24% 5% 11% 8% 14% 19% 53%
6% 0% 6% 11% 20%
- Choc septique 19% 21%
- Chirurgie en urgence 15% 7% 9% 54%
- Fistule digestive - Nécessité de reprise
0% 9% 6% 9% 33%
- SARM ?
- Pyo ?
- Candida ?
44 infections sur prothèse aortique - 46% de mortalité à 5 ans
- Traitement conservateur
Chalmers et al, Br J Surg 1999 - Calligaro et al, J Vasc Surg 1992Stents vasculaires (hors coronaires)
> 400 000 / an aux USA
INCIDENCE GLOBALE FAIBLE : 0,4%
FACTEURS DE RISQUE mal identifiés
- Durée de la procédure
- Hématome
- Interventions itératives, cathétérisation < 1 sem
Dosluoglu et al, J Endovasc Ther 2001Stents vasculaires (hors coronaires)
INCIDENCE GLOBALE FAIBLE : 0,4%
Aortoiliac Stent Graft Infection: Current Problems and Management
Ducasse, Eric et al.
Volume 18 , Issue 5 , 521 - 526
65 infections sur stents aorto-iliaques
54% S. aureus
FISTULE DIGESTIVE : 31%
MORTALITE : 18%
Traitement conservateur (36%) vs chirurgie (14%, p=0.083)
Latham et al, Cardiovasc Surg 1999 – Deiparine et al, J Vasc Surg 1996 – Myles et al, Catheter Cardiovasc Interv 2000Stents coronariens
> 400 000 / an aux USA
30 infections sur stent coronariens publiées
16 (53%) stents actifs
MORTALITE : 48%
Wedeking et al, J Nucl Cardiol 2013Diagnostic
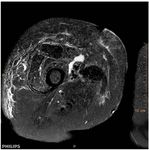
Clinique
DIAGNOSTIC PARFOIS SIMPLE …
- Masse pulsatile inflammatoire
- Prothèse exposée
- Ecoulement purulent
Photos : L. Legout, E. Senneville
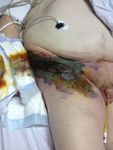
P. FeugierClinique
DIAGNOSTIC PARFOIS SIMPLE …
- Masse pulsatile inflammatoire
- Prothèse exposée
- Ecoulement purulent
Fièvre
2-77%
Isolée = 5%
MAIS SOUVENT DIFFICILE ! Signes locaux
- Sd inflammatoire inexpliqué
40-75%
- Thrombose, ischémie distale
- Emboles périphériques CRP
- Faux anévrysme
- Hémorragie / lâchage de suture Normale = 5%
- Hémorragie digestive haute/basse
(Fistule aorto-digestive)
- AEG, douleurs lombaires …Clinique
INFECTIONS SUPRA-INGUINALES (« endocavitaires »)
- Signes généraux
- Sepsis
- Hémocultures positives
INFECTIONS INFRA-INGUINALES
- Signes locaux +++
- Désunion de cicatrice
- Écoulement
- Inflammation, tuméfaction
- Nécrose cutanée
+/- Signes généraux Photos : P. FeugierClinique
INFECTIONS SUPRA-INGUINALES (« endocavitaires »)
- Signes généraux
- Sepsis
- Hémocultures positives INFECTIONS PRECOCES
(< 1-2 ms)
- Signes locaux et généraux
- Hémocultures positives
- S. aureus, BGN
INFECTIONS TARDIVES
- Évolution à bas bruit
INFECTIONS INFRA-INGUINALES - SCN
- Signes locaux +++ - FISTULE +++
- Désunion de cicatrice
- Écoulement
- Inflammation, tuméfaction
- Nécrose cutanée
+/- Signes générauxImagerie conventionnelle
ECHOGRAPHIE + DOPPLER
- Collection (diagnostic différentiel difficile entre abcès, hématome, sérome …)
- Pseudo-anévrysme
- Thrombose
→ IMAGERIE DE 1E INTENTION SI INFECTION EXTRA-CAVITAIREImagerie conventionnelle
ECHOGRAPHIE + DOPPLER
- Collection
- Pseudo-anévrysme
- Thrombose
SCANNER +++
- Présence de gaz après le 2e mois +++ Collection
- Infiltration péri-prothétique
- Collection péri-prothétique
- Pseudo-anévrysme
- Thrombose Infiltration, gaz
- Fistule entérique
Sensibilité : 85-100%
Spécificité : 85-94%
→ IMAGERIE DE 1E INTENTION
SI INFECTION ENDO-CAVITAIRE
Qvarfordt 1985, Spertera 1990, Orton 2000Imagerie conventionnelle
ECHOGRAPHIE
- Collection
- Pseudo-anévrysme
- Thrombose
SCANNER +++
- Présence de gaz après le 2e mois +++ Collection
- Infiltration péri-prothétique
- Collection péri-prothétique
- Pseudo-anévrysme
- Thrombose Infiltration, gaz
- Fistule entérique
MAIS …
- mauvaise VPN (50%)
- Mauvaise spécificité en post-opératoire
- Incorporation prothétique : infiltration,
collection liquidienne, bulles initiales …
- Risque d’IRA (terrain)
Qvarfordt 1985, Spertera 1990, Orton 2000Imagerie conventionnelle
ECHOGRAPHIE
- Collection
- Pseudo-anévrysme
- Thrombose
SCANNER +++
- Présence de gaz après le 2e mois +++ Collection
- Infiltration péri-prothétique
- Collection péri-prothétique
- Pseudo-anévrysme
- Thrombose Infiltration, gaz
- Fistule entérique
BULLES DE GAZ
- Régression en 3 sem
- Suspectes après 4-7 sem
COLLECTION LIQUIDIENNES
- Régression en 3 mois
- Suspectes après 6 mois
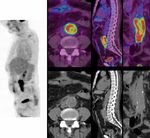
Qvarfordt 1985, Spertera 1990, Orton 2000Gaz
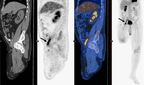
Fistule aorto-duodénale
Collection, infiltration
Courtesy M. PapillardImagerie conventionnelle
ECHOGRAPHIE
- Collection
- Pseudo-anévrysme
- Thrombose
SCANNER +++
- Présence de gaz après le 2e mois +++
- Infiltration péri-prothétique
- Collection péri-prothétique
- Pseudo-anévrysme
- Thrombose
- Fistule entérique
IRM
- Inflammation péri-prothétique Courtesy M. Papillard
- Epanchement même minime
- Pseudo-anévrysme Se 68-85%
- Thrombose Sp 97-100%
VPP 95%
→ SI SCANNER NON DIAGNOSTIC VPN 80%
Orton 2000, Shahidi 2007Imagerie fonctionnelle
Se Sp VPP VPN
PNN* 100% 92% 90% 100% Liberatore et al. J Nucl Med 1998
Fiorani et al. J Vasc Surg 1993
- Pontage extra-anatomique
- Collection péri-prothétique
- Embole septique malléole
interne gauche
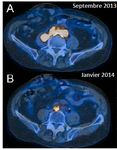
Courtesy I. MorelecImagerie fonctionnelle
Se Sp VPP VPN
PNN* 100% 92% 90% 100% Liberatore et al. J Nucl Med 1998
Fiorani et al. J Vasc Surg 1993
PET > 90% 80% 80% > 90% Spacek et al. 2009
Keidar et al. J Nucl Med 2014
Keidar et al. Semin Nucl Med 2013 Courtesy I. MorelecImagerie fonctionnelle
Se Sp VPP VPN
PNN* 100% 92% 90% 100% Liberatore et al. J Nucl Med 1998
Fiorani et al. J Vasc Surg 1993
PET > 90% 80% 80% > 90% Spacek et al. 2009
Keidar et al. J Nucl Med 2014
DIFFICULTES D’INTERPRETATION EN PERIODE POST-OPERATOIREImagerie fonctionnelle
Se Sp VPP VPN
PNN* 100% 92% 90% 100% Liberatore et al. J Nucl Med 1998
Fiorani et al. J Vasc Surg 1993
PET > 90% 80% 80% > 90% Spacek et al. 2009
Keidar et al. J Nucl Med 2014
Suivi PET ?
Courtesy I. MorelecSuspicion d’IPV
ENCO-CAVITAIRE
TDM
Signes évocateurs d’IPV ?
- Gaz
- Fistule prothéto-entérique
- Infiltration péri-prothétique
- Collection péri-prothétique
- Épaississement tissulaire endoprothétique
- Pseudo-anévrysme anastomotique
- Thrombose prothèse
- Urétéro-hydronéphrose
non
Imagerie
oui fonctionnelle
hyperfixation non contributif
Diagnostic d’IPV IRMSuspicion d’IPV
EXTRA-CAVITAIRE
Echo
Signes évocateurs d’IPV ?
- Collection
- Pseudo-anévrysme
- Thrombise
non
oui TDM
Signes évocateurs d’IPV non contributif
Imagerie
Diagnostic d’IPV
fonctionnelleMicrobiologie
- Pas de consensus
- Hémocultures +++
- Prélèvements per opératoires
profonds +++
- Prélèvements multiples ?
- pus/liquide péri-prothétique
- Tissu au contact de la prothèse
- Prothèse
- Hémocultures ?
- Biofilm et sonication ?
- PAS DE PRELEVEMENT SUPERFICIELCritères diagnostiques IPV certaines si ≥ 2 critères parmi - Exposition de la prothèse au travers d’une plaie ou d’un viscère - Présence de pus au contact de la prothèse - Collection (air/liquide) après le 2e mois - Présence de microorganisme au contact de la prothèse IPV probable si ≥ 1 signe clinique hémoculture positive - Sepsis + OU et/ou FPD hémorragique Collection après le 2e mois - Douleur - Erythème - Fistule productive - Non intégration et/ou abcès
Critères diagnostiques IPV certaines si ≥ 2 critères parmi - Exposition de la prothèse au travers d’une plaie ou d’un viscère - Présence de pus au contact de la prothèse - Collection (air/liquide) après le 2e mois - Présence de microorganisme au contact de la prothèse IPV possible si ≥ 1 signe clinique Collection après le 2e mois - Sepsis OU OU et/ou FPD hémorragique CRP > 10 mg/L et/ou GB > 10 G/L - Douleur - Erythème - Fistule productive - Non intégration et/ou abcès
Prise en charge
Objectifs
Limiter la mortalité
péri-opératoire
Limiter la morbidité
- Nombre de chirurgies
- Complications rénales
- Amputation
Maintenir la - Durée d’hospitalisation
vascularisation
Eradiquer
l’infection
STRATEGIE MEDICO-
CHIRUGICALEStratégies chirurgicales
MATERIEL LAISSE EN PLACE
Lavage + débridement
VAC ?
Conditions nécessaires
Infection précoce (< 2 mois)
Anastomoses saines
Pas de S. aureus
Pas de CandidaStratégies chirurgicales
MATERIEL LAISSE EN PLACE ABLATION DE LA PROTHESE
Lavage + débridement Revascularisation extra-anatomique
VAC ? (gold-standard)
Conditions nécessaires Notamment
Infection précoce recommandé si :
Anastomoses saines - Atteinte
Pas de S. aureus anastomotique
Pas de Candida
- MRSA
- P. aeruginosa
- BMR
- CandidaStratégies chirurgicales
MATERIEL LAISSE EN PLACE ABLATION DE LA PROTHESE
Lavage + débridement Revascularisation extra-anatomique
VAC ? (gold-standard)
ou reconstruction in situ
Conditions nécessaires
Types de greffons
Infection précoce
Anastomoses saines - Veineux autologues +++
Pas de S. aureus - Allogreffes artérielles ++
Pas de Candida - Prothèses imprégnéesStratégies chirurgicales
MATERIEL LAISSE EN PLACE ABLATION DE LA PROTHESE
Lavage + débridement Revascularisation extra-anatomique
VAC ? (gold-standard)
ou reconstruction in situ
Conditions nécessaires
Types de greffons
Infection précoce
Anastomoses saines - Veineux autologues +++
Pas de S. aureus - Allogreffes artérielles ++
Pas de Candida - Prothèses imprégnées
…… si possible ……
Traitement suspensif SI NON OPTIMALStratégies chirurgicales
MATERIEL LAISSE EN PLACE ABLATION DE LA PROTHESE
Lavage + débridement Revascularisation extra-anatomique
VAC ? (gold-standard)
ou reconstruction in situ
Conditions nécessaires
Types de greffons
Infection précoce
Anastomoses saines - Veineux autologues ++
Pas de S. aureus - Allogreffes artérielles
Pas de Candida - Prothèses imprégnées
…… si possible ……
Traitement suspensif SI NON OPTIMAL
+ problématique des tissus mous
VAC ? Lambeau ?Traitement médical
- Aucun antibiotique n’a permis l’éradication (quelque soit la
concentration)
- Concentrations élevées nécessaires pour faire baisser la
charge bactérienne
- Rifampicine précocement efficace, mais apparition de
souches résistantesTraitement médical
- 4 S. epidermidis, 1 S. aureus Eradication à J2
- Daptomycine
- Rifampicine
- LinézolideAntibiothérapie probabiliste
Bactéricide, IV, forte dose
Large spectre
- Staphylocoques méti-R
- BGN
Pas de rifampicine en pré-opératoireAntibiothérapie probabiliste
Bactéricide, IV, forte dose
Large spectre
- Staphylocoques méti-R
- BGN
Pas de rifampicine en pré-opératoireAntibiothérapie probabiliste
FORME SEVERE = AMINOSIDEAntibiothérapie documentée
Staphylococcus aureus Pénicilline M ++++
ou céfazoline
ou vancomycine / daptomycine
bithérapie gentamicine 3 jours
puis rifampicine +++
relais per os J15 : rifampicine + fluoroquinolone
BACTERIEMIE A MSSA TRAITEE PAR VANCOMYCINE
=
MORTALITE x 3-6Antibiothérapie documentée
Staphylococcus aureus Pénicilline M ++++
ou céfazoline
ou vancomycine / daptomycine
bithérapie gentamicine 3 jours
puis rifampicine +++
relais per os J15 : rifampicine + fluoroquinolone
354 patients bactériémiques à MSSA
Mortalité similaire entre oxacilline et céfazoline
EFFICACITE PROBABLEMENT INFERIEURE EN CAS
DE BACTERIEMIE COMPLIQUEEAntibiothérapie documentée
Staphylococcus aureus Pénicilline M ++++
ou céfazoline
ou vancomycine / daptomycine
bithérapie gentamicine 3 jours
puis rifampicine +++
relais per os J15 : rifampicine + fluoroquinolone
L. Legout et al. Inf Dis Ther 2014
128 patients
30 (23.4%) traités par DAPTOMYCINE + BETALACTAMINE LARGE SPECTRE
35% de traitement conservateur
8-10 mg/kg/jAntibiothérapie documentée
Staphylococcus aureus Pénicilline M ++++
ou céfazoline
ou vancomycine / daptomycine
bithérapie gentamicine 3 jours
puis rifampicine +++
relais per os J15 : rifampicine + fluoroquinoloneAntibiothérapie documentée
Staphylococcus aureus Pénicilline M ++++
ou céfazoline
ou vancomycine / daptomycine
bithérapie gentamicine 3 jours
puis rifampicine +++
relais per os J15 : rifampicine + fluoroquinoloneAntibiothérapie documentée
Staphylococcus aureus Pénicilline M ++++
ou céfazoline
ou vancomycine / daptomycine
bithérapie gentamicine 3 jours
puis rifampicine +++
relais per os J15 : rifampicine + fluoroquinolone
Entérobactéries C3G +++
ou aztréonam
gentamicine 3 jours
relais per os J15 : fluoroquinoloneAntibiothérapie documentée
Staphylococcus aureus Pénicilline M ++++
ou céfazoline
ou vancomycine / daptomycine
bithérapie gentamicine 3 jours
puis rifampicine +++
relais per os J15 : rifampicine + fluoroquinolone
Entérobactéries C3G +++
ou aztréonam
gentamicine 3 jours
relais per os J15 : fluoroquinolone
Pseudomonas aeruginosa Béta-lactamine anti-Pseudomonas
bithérapie amikacine 3 jours
puis ciprofloxacine +++Durées de traitement
Traitement IV post-opératoire : 4 – 6 semaines
Relais per os pour durée totale de 3 à 6 mois
Indications de traitement suspensif
- Prise en charge chirurgicale non optimale
- MRSA
- P. aeruginosa
- BMR
- CandidaConclusions
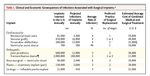
INFECTIONS SUR MATERIEL VASCULAIRE
FREQUENTES SEVERES COUTEUSES
Complications : 10-15%
1,5% 40 000 USD / épisode
Mortalité 5 ans > 50%
PRISE EN CHARGE MULTIDISCIPLINAIREVous pouvez aussi lire