Rôle des fibrocytes dans la rhinite allergique - Mémoire Marie-Ève Côté Maîtrise en médecine expérimentale - Corpus UL
←
→
Transcription du contenu de la page
Si votre navigateur ne rend pas la page correctement, lisez s'il vous plaît le contenu de la page ci-dessous
Rôle des fibrocytes dans la rhinite allergique
Mémoire
Marie-Ève Côté
Maîtrise en médecine expérimentale
Maître ès sciences (M. Sc.)
Québec, Canada
© Marie-Ève Côté, 2017Rôle des fibrocytes dans la rhinite allergique
Mémoire
Marie-Ève Côté
Sous la direction de :
Louis-Philippe Boulet, directeur de recherche
Jamila Chakir, codirectrice de rechercheRésumé
La rhinite allergique est un problème de santé affectant des millions de personnes mondialement. Il s’agit d’un
des facteurs de risque importants du développement de l’asthme. Les sujets avec rhinite allergique présentent
certaines caractéristiques pathophysiologiques similaires aux asthmatiques. Dans la réaction allergénique
asthmatique, le nombre de fibrocytes est augmenté dans la circulation sanguine et la paroi bronchique. Ces
cellules, précurseurs des fibroblastes et des myofibroblastes, jouent un rôle majeur dans le processus de
réparation tissulaire dans l’asthme. Par contre, malgré le fait que l’inflammation induite par une exposition
allergénique ait été démontrée tant au niveau des voies aériennes supérieures qu’inférieures, la littérature est
encore limitée quant au remodelage des voies aériennes dans la rhinite allergique. L’objectif de ce projet était
d’étudier les effets d’une exposition allergénique naturelle sur le profil des fibrocytes isolés du sang de sujets
non asthmatiques avec rhinite allergique. Ainsi, des sujets avec rhinite allergique saisonnière sans asthme ont
été recrutés. Leurs caractéristiques cliniques ont été notées et des prélèvements sanguins pour l’étude des
fibrocytes ont été effectués hors saison des pollens et en saison, au pic de leurs symptômes de rhinite. Nous
avons observé que le nombre de fibrocytes sanguins, tel que mesuré en cytométrie de flux, diminuait
significativement en saison d’allergie chez les sujets exposés et sensibilisés aux arbres alors qu’il augmentait
significativement chez ceux exposés aux graminées et aux mauvaises herbes. Une variation dans le nombre
de fibrocytes est donc observable en saison des pollens selon l’exposition allergénique et la nature des
allergènes auxquels la personne est sensibilisée. Ces résultats suggèrent pour la première fois une implication
des fibrocytes dans la rhinite allergique et pourraient aider à identifier des prédicteurs du développement de
l’asthme. Des études additionnelles seront requises afin d’établir plus précisément le rôle de ces cellules dans
cette maladie.
iiiAbstract
Allergic rhinitis is a health problem affecting millions of people worldwide. It is an important risk factor of
asthma development. Subjects with allergic rhinitis show similar pathophysiological characteristics to
asthmatics. In the asthmatic allergenic reaction, fibrocytes number is increased in the peripheral blood and in
the bronchial wall. These cells, which are precursors of fibroblasts and myofibroblasts, have a major role in
tissue repair processes in asthma. On the other hand, despite the fact that allergen-induced inflammation has
been widely observed, studies are is still limited in regards to airway remodeling in allergic rhinitis. The aim of
this project was to study the effects of a natural allergen exposure on the profile of fibrocytes isolated from
blood of allergic rhinitic subjects without asthma. Thus, non-asthmatic subjects with seasonal allergic rhinitis
were recruited. Their clinical characteristics were recorded and blood samples for fibrocytes analysis were
taken out of the pollen season and in season at the peak of their symptoms of rhinitis. The number of blood
fibrocytes, assessed by flow cytometry, significantly decreased during the pollen season for subjects exposed
to trees while it significantly increased in those exposed to grasses and ragweed. A variation in the number of
fibrocytes is therefore observed in pollen season, according to the allergen exposure and the type of allergen
to which the subjects is sensitized. These results suggest for the first time an implication of fibrocytes in
allergic rhinitis and could help to identify predictors of asthma development. Further studies should be done to
better understand the role of fibrocytes in this disease.
ivTable des matières
Résumé .............................................................................................................................................................. iii
Abstract............................................................................................................................................................... iv
Table des matières ..............................................................................................................................................v
Liste des tableaux .............................................................................................................................................. vii
Liste des figures ................................................................................................................................................ viii
Liste des abréviations ......................................................................................................................................... ix
Remerciements ................................................................................................................................................... xi
CHAPITRE 1 ....................................................................................................................................................... 1
Introduction ......................................................................................................................................................... 1
1.1 La rhinite allergique ........................................................................................................................... 2
1.1.1 Définition ....................................................................................................................................... 2
1.1.2 Description clinique ....................................................................................................................... 2
1.1.3 Facteurs de risque ........................................................................................................................ 5
1.1.4 Prévalence .................................................................................................................................... 5
1.1.5 Comorbidités ................................................................................................................................. 6
1.1.5.1 Relation entre la rhinite allergique et l’asthme ........................................................................... 7
1.1.6 Pathophysiologie........................................................................................................................... 7
1.1.7 Impacts de la rhinite allergique ................................................................................................... 10
1.1.7.1 Impacts sur la qualité de vie ............................................................................................... 10
1.1.7.2 Impacts économiques ........................................................................................................ 10
1.1.8 Les types d’allergènes ................................................................................................................ 11
1.1.8.1 Les allergènes d’origine végétale ............................................................................................ 11
1.1.8.2 Les allergènes d’origine animale ........................................................................................ 13
1.1.9 Diagnostic ................................................................................................................................... 14
1.1.10 Traitement .............................................................................................................................. 16
1.2 Le remodelage ................................................................................................................................ 19
1.2.1 Définition ..................................................................................................................................... 20
1.2.2 Le remodelage dans l’asthme ..................................................................................................... 21
1.2.3 Le remodelage dans la rhinite allergique .................................................................................... 21
1.2.4 Le processus de fibrose .............................................................................................................. 22
1.3 Les fibrocytes .................................................................................................................................. 24
v1.3.1 Définition ..................................................................................................................................... 24
1.3.2 Implication des fibrocytes dans différentes pathologies .............................................................. 26
1.3.2 Les fibrocytes dans l’asthme ....................................................................................................... 27
1.3.3 Les fibrocytes dans la rhinite allergique ...................................................................................... 29
1.3.4 Recrutement des fibrocytes au site de réparation tissulaire ........................................................ 29
1.3.5 Différenciation des fibrocytes en fibroblastes et myofibroblastes ................................................ 30
1.4 Problématique ................................................................................................................................. 31
Chapitre 2 ......................................................................................................................................................... 33
Role of fibrocytes in allergic rhinitis ................................................................................................................... 33
Implication des auteurs................................................................................................................................. 34
Résumé ........................................................................................................................................................ 35
Abstract ........................................................................................................................................................ 37
Introduction................................................................................................................................................... 38
Methods........................................................................................................................................................ 39
Results ......................................................................................................................................................... 42
Discussion .................................................................................................................................................... 43
References ................................................................................................................................................... 47
Chapitre 3 ......................................................................................................................................................... 57
Discussion et conclusion................................................................................................................................... 57
3.1 Discussion .............................................................................................................................................. 58
3.2 Conclusion .............................................................................................................................................. 62
Bibliographie ..................................................................................................................................................... 64
viListe des tableaux
CHAPITRE 2
Table 1. Subjects' clinical and inflammatory characteristics out and during the pollen season ........................ 50
Table 2. Expression of CXCR4 on circulating fibrocytes................................................................................... 51
viiListe des figures
CHAPITRE 1
Figure 1 : Classification de la rhinite allergique selon le consensus ARIA .......................................................... 4
Figure 2 : Cellules impliquées dans la réaction inflammatoire de la rhinite allergique. ....................................... 9
Figure 3 : Processus de fibrose ........................................................................................................................ 23
Figure 4 : Morphologie du fibrocyte. ................................................................................................................. 25
Figure 5 : Processus de recrutement des fibrocytes aux sites de réparation tissulaire dans les poumons. ..... 30
CHAPITRE 2
Figure 1 : Recruitment flow chart ...................................................................................................................... 53
Figure 2. Representative flow cytometry analyses of circulating fibrocytes, out vs during tree pollens season
(A) and grass or ragweed pollens season (B) ................................................................................................... 54
Figure 3. Circulating fibrocytes out vs during pollen season for a) the whole study population b) subjects
allergic to tree pollens, c) subjects allergic to grass pollens, and d) subjects allergic to ragweed pollens. ....... 55
viiiListe des abréviations
α-SMA Alpha-smooth muscle actin
APC Cellule présentatrice d’antigènes
ARIA Allergic Rhinitis and its Impact on Asthma
BSA Bovine serum albumin
CCL C-C motif chemokine ligand
CCR C-C motif chemokine receptor
CD Cluster of differentiation
CMH Complexe majeur d’histocompatibilité
Col 1 Collagène de type 1(Collagen 1)
CXCL C-X-C motif chemokine ligand
CXCR C-X-C motif chemokine receptor
CysLT1 Cysteinyl leukotriene receptor 1
DTT Dithiothreitol
ECM Matrice extracellulaire (Extracellular matrix)
EDTA Ethylenediaminetetraacetic acid
ERAP Enquête pharmaco-épidémiologique sur la rhinite allergique
perannuelle en pratique quotidienne
ERASM Enquête sur la rhinite allergique saisonnière en médecine
générale
FcƐRI Récepteur à haute affinité pour les IgE
FeNO Fraction mesurée du monoxyde d’azote (Exhaled nitric
oxide)
FEV1 Forced expiratory volume in one second
FVC Forced vital capacity
GM-CSF Granulocyte macrophage colony stimulating factor
HEPA High Efficiency Particulate Air
HLA Antigènes des leucocytes humains
IgE Immunoglobuline E (Immunoglobulin E)
IL Interleukine
ISAAC The International Study on Asthma and Allergies in
Childhood
MDD Minimum detectable dose
MMP Métalloprotéinase matricielle (Matrix metalloproteinases)
NARES Rhinite non allergique à éosinophiles
NS Non significatif (Not significant)
PBMC Cellules mononucléaires du sang périphérique
PBS Phosphate buffered saline
PC20 Provocative concentration giving a 20% fall in forced
expiratory volume in one second
ixPNIF Peak Nasal Inspiratory Flow
RAST Radioallergosorbant test
RCSS Rhinitis control scoring system
SCF Stem cell factor
TGF-β Facteur de croissance transformant bêta
Th T helper
TIMP Tissue inhibitor of metalloproteinases
TNF Facteur de nécrose tumorale
TPN Test de provocation nasale
WAO World Allergy Organization
xRemerciements
J’aimerais d’abord remercier mon directeur de maîtrise, Dr Louis-Philippe Boulet, qui m’a donné la chance
exceptionnelle de pouvoir travailler avec son équipe depuis déjà quelques années et qui m’a permis de
poursuivre des études graduées et de m’épanouir dans le monde de la recherche.
Merci aussi à ma co-directrice, Dr Jamila Chakir, de m’avoir permis d’effectuer un projet avec son équipe et
d’apprendre une multitude de connaissances en recherche fondamentale.
J’aimerais aussi remercier particulièrement Marie-Ève Boulay qui a été plus que présente tout au long de ma
maîtrise. Merci pour tous tes bons encouragements et pour ton support moral. Je te suis aussi très
reconnaissante d’avoir pris le temps de réviser et de corriger mon travail et d’avoir toujours su me donner de
bons conseils.
Je remercie aussi énormément Sophie Plante, qui a été d’une aide essentielle tout au long du projet et qui m’a
beaucoup appris. Merci aussi pour ta disponibilité et pour tes bons encouragements.
Merci à Mylène Bertrand pour ton aide au laboratoire et pour ton soutien.
Merci à Ikhlass Haj Salem pour les nouvelles connaissances que tu m’as offertes et pour avoir pris le temps
de m’aider dans mon projet.
Merci également à toutes les infirmières de l’équipe Boulet, Hélène Villeneuve, Joane Milot, Johanne Lepage
et Francine Deschenes, pour votre disponibilité, pour votre aide et pour toutes les nombreuses prises de sang
que vous avez faite pour moi!
Merci à Julie Turmel et Françoise Proust pour vos bons conseils et votre soutien.
J’aimerais aussi remercier tous les participants de l’étude sans lesquelles un projet de la sorte ne pourrait
avoir lieu. Merci pour votre temps, votre intérêt pour l’avancement des connaissances scientifiques et votre
incroyable gentillesse.
Finalement j’aimerais remercier toute ma famille de m’avoir soutenu tout au long de mes études. Merci à ma
mère, mon père et mon frère de m’avoir continuellement encouragé à continuer et à ne pas lâcher. Merci
Louis de toujours être là pour moi et de me soutenir dans tout ce que j’entreprends.
xiCHAPITRE 1
Introduction
11.1 La rhinite allergique
1.1.1 Définition
La rhinite allergique est une maladie inflammatoire touchant principalement les voies aériennes supérieures.
Elle cause des symptômes nasaux, comme des éternuements, une congestion nasale, des démangeaisons et
un écoulement nasal, lorsqu’un individu est exposé à un allergène auquel il est sensibilisé [1-5]. La réaction
inflammatoire implique la production d’anticorps de type IgE (immunoglobulines E), qui sont spécifiques aux
allergènes, et fait intervenir plusieurs cellules inflammatoires [6]. La rhinite allergique est considérée comme
une hypersensibilité de type 1, décrite comme une réaction exagérée à une substance qui, normalement, est
inoffensive pour l’organisme, et qui se manifeste par la production d’anticorps de type E contre les allergènes
communs [7]. Cette maladie des voies aériennes touche des personnes de tous âges et de toute race, faisant
en sorte qu’il s’agit d’un important problème de santé partout dans le monde. Elle affecte de manière
considérable la qualité de vie des personnes atteintes et engendre un sérieux impact économique [8]. La
rhinite allergique perannuelle est la plus fréquente et comprend principalement les allergies aux animaux et
aux acariens, alors que la rhinite saisonnière comprend les allergies aux arbres, aux graminées ou aux
herbacées et parfois aux moisissures [9].
1.1.2 Description clinique
La rhinite est une maladie inflammatoire des voies aériennes supérieures le plus souvent déclenchée par un
élément sensibilisant. Elle peut être d’origine allergique ou non allergique. Les principaux symptômes associés
à la rhinite sont les éternuements, la congestion nasale, la rhinorrhée et le prurit nasal. Dans certains cas, on
peut aussi observer la présence de maux de tête, d’un odorat défectueux, d’un prurit vélopalatin, d’un jetage
postérieur, d’une asthénie et parfois de symptômes bronchiques comme de la toux ou de la dyspnée [9-11].
Ces symptômes sont souvent accompagnés d’une conjonctivite, caractérisée par un larmoiement, une rougeur
et des démangeaisons oculaires [11]. Les symptômes de la rhinite sont souvent plus importants le matin (par
exemple en raison d’allergie aux acariens), parfois le soir pour certains, ou ne peuvent survenir que
transitoirement lorsqu’il y a une exposition à un agent sensibilisant (exemple : chat, chien). Dans la plupart des
cas, les individus atteints de rhinite décrivent leurs symptômes comme légers et ont appris à vivre avec ceux-
ci. Par contre, ils peuvent parfois être invalidants au quotidien, causant plusieurs difficultés autant au niveau
personnel que professionnel [11].
2Selon le consensus ARIA (Allergic Rhinitis and its Impact on Asthma), une rhinite non allergique fait référence
à une rhinite infectieuse, professionnelle, médicamenteuse, hormonale, idiopathique ou associée à d’autres
causes [10]. Une rhinite infectieuse, simplement appelé « rhume », est le plus souvent d’origine virale et peut
être aiguë, récidivante ou causer de symptômes persistants (durée supérieure à 12 semaines). La rhinite
professionnelle est liée à l’exposition à des substances volatiles dans le milieu de travail et peut être d’origine
allergique ou non. Le contact avec des animaux, de la poussière de bois, de la farine, des isocyanates, des
solvants ou d’autres substances peuvent causer l’inflammation de la muqueuse nasale. Plusieurs
médicaments tels que l’aspirine, les anti-inflammatoires non stéroïdiens ou certains contraceptifs oraux
peuvent causer des symptômes de rhinite, qu’on appellera dans ce cas rhinite médicamenteuse. Les
symptômes nasaux associés à une rhinite hormonale sont observés à certaines périodes du cycle menstruel,
à la puberté et lors d’une grossesse. La rhinite idiopathique est une rhinite dont la cause n’est pas connue. Les
autres causes de rhinite peuvent être des facteurs physiques ou chimiques (l’air froid ou sec, l’exercice
physique, les polluants atmosphériques), les allergies alimentaires (symptômes nasaux lors d’une
anaphylaxie), la rhinite non allergique à éosinophiles (NARES), l’utilisation de drogue par voie nasale
(cocaïne) et reliée à d’autres facteurs étiologiques (stress, vieillissement, reflux gastro-œsophagien) [11].
Une rhinite d’origine allergique, qui correspond à environ 50% des rhinites, est provoquée suite à une
exposition à un aéroallergène [11]. Les sources d’allergènes peuvent provenir de l’environnement intérieur ou
extérieur et peuvent être d’origine animale ou végétale. On peut distinguer plusieurs types de rhinite
allergique : perannuelle, saisonnière et occupationnelle (ou épisodique) [10]. La rhinite allergique perannuelle
cause des symptômes toute l’année durant alors que la rhinite saisonnière n’en cause qu’à certaines périodes
en raison de l’apparition d’antigènes tels les pollens ou les moisissures. La rhinite allergique occupationnelle
se présente lors d’un contact et d’une sensibilisation avec une substance qui ne se trouve pas dans
l’environnement normal d’une personne. On peut par exemple développer une sensibilité à un agent présent
seulement en milieu de travail [10]. Selon l’Enquête sur la rhinite allergique saisonnière en médecine générale
(ERASM) et l’Enquête pharmaco-épidémiologique sur la rhinite allergique perannuelle en pratique quotidienne
(ERAP) réalisées en France, plus de 85% des patients avec rhinite allergique ressentent au moins deux des
trois symptômes caractéristiques de rhinite suite à une exposition allergénique: des éternuements, de la
rhinorrhée et/ou de l’obstruction nasale [12, 13]. Très rapidement après le contact avec l’allergène, l’individu
allergique commence à éternuer. Ce dernier peut aussi ressentir rapidement et de façon prolongée un
écoulement nasal non purulent et bilatéral, qui résulte d’une augmentation de la sécrétion glandulaire et de la
perméabilité vasculaire [11]. Finalement, l’obstruction nasale, qui est présente dans 60% des cas de rhinite
allergique, vient du fait qu’il y a congestion veineuse de la muqueuse nasale, ce qui empêche une bonne
entrée d’air dans la cavité nasale [11].
3En plus de considérer l’impact des symptômes sur la qualité de vie (classification selon la sévérité) (voir
section 1.1.7.1), le consensus ARIA a aussi établi que la rhinite allergique peut être classifiée par rapport à la
durée des symptômes. En effet, la rhinite allergique peut être qualifiée d’intermittente ou de persistante selon
la présence de symptômes en nombre de jours par semaine et en nombre de semaines par année (Figure 1)
[6, 10]. Par contre, il est important de ne pas confondre ce type de classification avec celle de la rhinite
perannuelle ou saisonnière car ses deux types de classification sont indépendants et non interchangeables.
En effet, une rhinite allergique saisonnière peut autant être intermittente que persistante et c’est aussi le cas
pour la rhinite allergique perannuelle. Dépendant des pays, les pollens peuvent être présents dans
l’environnement quelques mois ou toute l’année. De plus, dans certains pays, comme dans le sud de la
France, les acariens sont présents surtout au printemps et à l’automne, faisant en sorte que les symptômes
sont peu présents ou absents entre les saisons [11]. Les enquêtes effectuées en France par Demoly et al. en
2002 et 2003 (ERASM et ERAP) ont démontré, à partir d’une cohorte de 6533 rhinitiques, que 43,7% des
patients avec rhinite allergique saisonnière avaient une rhinite persistante alors que 44,6% des patients avec
rhinite allergique perannuelle avaient une rhinite intermittente [12, 13].
Intermittente Persistante
Symptômes : Symptômes :
• ≤ 4 jours/semaine • > 4 jours/semaine
ou et
• ≤ 4 semaines • > 4 semaines
Légère Modérée/Sévère
• Sommeil normal • Sommeil perturbé, et/ou
• Activités sociales et • Activités sociales et
loisirs normaux loisirs perturbés, et/ou
• Activités professionnelles • Activités professionnelles
et/ou scolaires normales et/ou scolaires
• Symptômes peu gênants perturbées, et/ou
• Symptômes gênants
Figure 1 : Classification de la rhinite allergique selon le consensus ARIA. Classification de la rhinite
allergique selon le consensus ARIA. La rhinite allergique peut être classifiée selon la durée (intermittente ou
persistante) et la sévérité (légère ou modérée/sévère) des symptômes. Figure adaptée de Allergic rhinitis and
its impact on asthma, Bousquet et al., 2001 [10].
41.1.3 Facteurs de risque
La rhinite allergique peut être décrite comme une maladie multifactorielle induite par les interactions gène-
environnement [6]. Les prédispositions génétiques et les expositions à certains facteurs environnementaux
sont effectivement des éléments influençant le développement de cette maladie. Ainsi, le fait d’avoir des
antécédents familiaux augmente le risque d’être un jour atteint de rhinite allergique [6]. Au cours des dernières
décennies, des polymorphismes de plusieurs gènes candidats ont été identifiés comme pouvant être impliqués
dans le développement de la rhinite allergique. Entre autres, des gènes impliqués dans la réponse immune
spécifique, la différenciation des cellules T, la production des IgE, la fonction des récepteurs d’IgE ou divers
autres mécanismes ont été étudiés [14]. Plus spécifiquement, plusieurs antigènes du système HLA (antigènes
des leucocytes humains) ont été identifiés comme étant responsables de la rhinite allergique saisonnière [15].
Par contre, d’autres études sont nécessaires puisque aucun polymorphisme génétique spécifique n’a été
identifié comme pouvant avoir un rôle clé dans le développement de la rhinite allergique. En plus des facteurs
génétiques, l’exposition à de nombreux facteurs environnementaux pourrait mener au développement d’une
rhinite allergique. Parmi ceux-ci, on note la pollution de l’air, les infections bactériennes et virales, les
conditions météorologiques (froid, vent, humidité) et les produits chimiques [14]. L’expression clinique de la
rhinite allergique est aussi en relation avec d’autres facteurs comme les changements de mode de vie, la
modification de la diète, les variations géographiques, le climat, les conditions socio-économiques,
l’alimentation du nourrisson, une exposition excessive aux allergènes surtout dans la jeunesse et le tabagisme
[14]. En somme, la probabilité de développer une rhinite allergique est dépendante d’un ensemble de facteurs
qui, en fonction du niveau d’exposition, auront un effet plus ou moins important sur l’individu à risque.
1.1.4 Prévalence
La rhinite allergique est un problème de santé majeur affectant plus de 500 millions de personnes dans le
monde, soit en moyenne 10 à 20% de la population [6, 16]. Cette maladie des voies respiratoires touche
autant les enfants que les adultes. En 2011, la World Allergy Organization (WAO) estimait que la rhinite
allergique touchait jusqu’à 30% des adultes et 40% des enfants à travers le monde [17]. Toujours selon la
WAO, dans 80% des cas, la rhinite allergique se développe avant l’âge de 20 ans. De plus, dans l’enfance, le
nombre de garçons affectés serait plus élevé que chez les filles alors que le ratio homme-femme semble
s’équivaloir à l’âge adulte. La prévalence semble plus élevée chez la population « non blanche » dans
certaines populations urbaines où l’air est pollué et chez les premiers-nés [17]. Entre autres, selon une étude
réalisée par The International Study on Asthma and Allergies in Childhood (ISAAC), les enfants latino-
5américains auraient une plus forte tendance à développer une rhinite allergique comparativement à la
tendance générale [18].
Selon l’Institut national de santé publique du Québec, la rhinite allergique aurait une prévalence de 17 à 26%
chez la population canadienne âgée de 15 ans et plus. Selon une enquête québécoise sur la santé de la
population en 2008, 17% de la population québécoise a reçu un diagnostic médical de rhinite allergique au
cours de sa vie [19]. Il est intéressant de constater que le diagnostic chez les personnes âgées de 65 ans et
plus est nettement inférieur (9%) à celui des 25 à 44 ans (21%). La prévalence de développer une rhinite
allergique est aussi plus élevée chez les adultes âgés de 25 à 44 ans, avec 20%, alors que chez les 65 ans et
plus, elle se situe à 12%. De plus, l’enquête a démontré que les femmes adultes seraient plus susceptibles de
développer une rhinite allergique comparé aux hommes avec des prévalences de respectivement 19% contre
15% [20].
Enfin, la prévalence de la rhinite allergique serait en constante progression depuis des années. Les
interactions entre les allergènes et divers facteurs environnementaux pourraient en être la cause [21]. En
raison des changements climatiques, une augmentation de la prévalence et de la sévérité des maladies
allergiques est anticipée pour les années à venir [22].
1.1.5 Comorbidités
Les individus atteints de rhinite allergique sont souvent affectés par d’autres maladies. Les maladies ou les
troubles associés à une maladie primaire sont appelés des comorbidités. Il peut s’agir de maladies de même
type ou de complications ou conséquences de la première maladie [23]. Par exemple, une personne atopique
peut connaître plusieurs manifestations de type allergique. D’autres maladies sont simplement fréquentes
chez des individus avec la même maladie, sans qu’on établisse réellement le lien [24]. Parmi les comorbidités
fréquentes de la rhinite allergique, on trouve entre autres la sinusite, l’anosmie, l’otite, la polypose nasale, les
infections des voies aériennes inférieures et l’apnée du sommeil ou d’autres désordres du sommeil [16, 17,
25]. Il n’est également pas rare que les rhinitiques soient atteints d’autres maladies allergiques comme
l’eczéma, l’urticaire, la conjonctivite et l’asthme [17]. Dans le cas où ces maladies partagent la même voie
pathophysiologique, la bonne prise en charge de la rhinite allergique peut éviter l’exacerbation de ces
maladies associées [25-27]. L’asthme est l’une des comorbidités les plus importantes de la rhinite allergique.
61.1.5.1 Relation entre la rhinite allergique et l’asthme
L’asthme est une atteinte inflammatoire des voies aériennes caractérisée par une obstruction bronchique
variable et une hyperréactivité bronchique face à divers stimuli. Les facteurs déclencheurs de l’asthme
peuvent par exemple être le contact avec des allergènes, de l’air froid ou des substances industrielles. Les
symptômes associés sont la toux, l’essoufflement, les sifflements, l’oppression thoracique et la production
d’expectorations [28]. Cette maladie chronique des voies respiratoires affecte plus de 300 millions de
personnes dans le monde [29]. Selon le pays, la prévalence de l’asthme varie entre 1 et 18%. Celle-ci est de
près de 10% pour la population Nord-Américaine [30].
La rhinite allergique est un facteur de risque important du développement de l’asthme. Des études
épidémiologiques et pathophysiologiques suggèrent que la rhinite allergique est étroitement liée à l’asthme
[31-33]. Les sujets avec rhinite allergique sans asthme ont un risque accru de développer de l’asthme au
cours de leur vie [17]. De plus, ils présentent souvent une hyperréactivité bronchique [24]. Les patients avec
rhinite allergique sont trois fois plus à risque de développer de l’asthme comparativement aux patients sans
rhinite allergique [34]. De plus, 60 à 80% des asthmatiques ont un asthme d’origine allergique [17, 35]. La
prévalence de l’asthme chez les sujets avec rhinite allergique serait d’environ 40% [17]. Dans la plupart des
cas (49-64%), le développement d’une rhinite précède celui de l’asthme mais chez certains, la situation
contraire se produit [36].
Le concept « une voie respiratoire – une maladie (United Airways en anglais)» illustre bien le lien qu’il peut y
avoir entre les maladies des voies respiratoires [37, 38]. Malgré le fait que la rhinite et l’asthme sont deux
maladies qui comportent des aspects différents, on considère que les voies aériennes supérieures et
inférieures sont atteintes d’un processus inflammatoire commun [6, 24]. Les muqueuses nasale et bronchique
comportent des similitudes importantes et les différentes maladies les touchant peuvent partager un même
processus inflammatoire. L’inflammation présente dans les voies aériennes peut être maintenue et amplifiée
par des mécanismes qui sont interconnectés [6, 24, 39]. Ainsi, le bon contrôle de la rhinite allergique pourrait
théoriquement aider à prévenir le développement de symptômes d’asthme chez un individu avec un asthme
allergique.
1.1.6 Pathophysiologie
La rhinite allergique est une maladie inflammatoire touchant principalement la muqueuse nasale, mais
montrant aussi des changements au niveau de la muqueuse bronchique. Elle implique la production
7d’anticorps de type IgE. Ces anticorps spécifiques aux allergènes sont produits suite à une exposition répétée
à une substance sensibilisante. L’interaction entre l’allergène et l’IgE induit l’expression de médiateurs et de
cytokines qui participent au recrutement de cellules inflammatoires au niveau de la muqueuse. La réaction
allergique mène notamment à la libération d’éosinophiles. Chez les patients avec rhinite allergique, on observe
un niveau intermédiaire d’inflammation éosinophilique, à mi-chemin entre les asthmatiques et les sujets
contrôles [40, 41].
Les mécanismes de la réaction allergique sont différents au moment du premier contact avec l’allergène et
lorsqu’il se produit une réexposition à ce même allergène sensibilisant. Chez un individu susceptible de
développer une allergie, un premier contact avec l’allergène mène à l’activation de son système de défense,
c’est-à-dire des différentes cellules inflammatoires qui le composent. Cette réaction inflammatoire débute par
la sensibilisation de l’organisme à l’allergène suite à son inhalation. Des cellules présentatrices d’antigènes
(APC) telles que les cellules dendritiques, qui sont situées à la surface de la muqueuse, captent les allergènes
[42] . Ceux-ci sont internalisés et dégradés afin d’obtenir plusieurs petits peptides qui seront ensuite présentés
par l’APC sur le complexe majeur d’histocompatibilité (CMH) de classe II aux lymphocytes T CD4+ (ou T
helper 0 (Th0)) [42]. Cela conduit à la différenciation des cellules T CD4+ naïves en cellules Th2 spécifiques à
l’allergène [42]. Les Th2 activées sécrètent plusieurs cytokines comme l’interleukine (IL)-4, qui induit la
commutation isotypique des lymphocytes B pour produire des IgE spécifiques à l’allergène. De plus, les
cytokines sécrétées par les Th2 induiront la prolifération des basophiles (IL-3), des éosinophiles (IL-5) et des
mastocytes (IL-9) [42]. Les IgE spécifiques produits par les lymphocytes B se lient à des récepteurs de haute
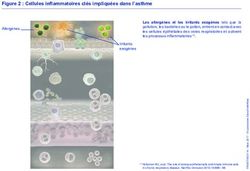
affinité pour les IgE (FcƐRI) à la surface des mastocytes et des basophiles (Figure 2) [42]. Lors de la
deuxième exposition à ce même allergène, il se produit une interaction entre l’IgE spécifique et l’allergène.
Cette réexposition induit la dégranulation des mastocytes et la libération de médiateurs comme l’histamine, les
prostaglandines et les leucotriènes [43].
8Figure 2 : Cellules impliquées dans la réaction inflammatoire de la rhinite allergique. Les cellules
dendritiques captent les allergènes qui seront présentés aux lymphocytes T. La cascade inflammatoire
suivante impliquera des cellules telles que les basophiles, les lymphocytes B, les éosinophiles et les
mastocytes. Figure tirée de : The pathophysiology, diagnosis and treatment of allergic rhinitis, Min Y.G., 2010
[42].
La réaction allergénique peut être immédiate ou tardive. Dans la réaction immédiate, l’individu développe des
symptômes tels que des éternuements et de la rhinorrhée dans les 30 minutes suivant l’inhalation de
l’allergène et qui peuvent disparaître rapidement [42]. Dans ce type de réaction, les mastocytes sont les
cellules qui répondent à l’arrivée des allergènes dans l’organisme (hypersensibilité de type 1). Leur stimulation
produit des symptômes nasaux par la sécrétion de médiateurs comme l’histamine, les prostaglandines et les
leucotriènes [44]. Dans la réaction tardive, on observera plutôt de l’obstruction nasale dans les 6 à 8 heures
suivant l’exposition. Dans ce cas, les symptômes se résorberont lentement [42]. La réaction tardive implique
principalement les éosinophiles. On considère que le recrutement des éosinophiles au site d’inflammation est
causé par les médiateurs produits dans la réaction immédiate. Plusieurs cellules inflammatoires comme les
éosinophiles, les mastocytes et les cellules T migrent alors dans la muqueuse nasale. Celles-ci causeront des
dommages au tissu et le répareront par la suite [45]. Ce sont ces processus qui mènent à l’obstruction nasale,
le symptôme principal de la rhinite allergique [42].
Une des caractéristiques cliniques de l’inflammation allergénique est l’hyperréactivité bronchique. À cause de
l’infiltration éosinophilique et de la destruction de la muqueuse nasale, la muqueuse devient réactive à des
stimuli considérés normaux [46]. Il a été démontré que les sujets avec rhinite allergique ayant des allergies
aux pollens peuvent développer une hyperréactivité bronchique lors de la saison pollinique [47].
91.1.7 Impacts de la rhinite allergique
1.1.7.1 Impacts sur la qualité de vie
Les symptômes découlant d’une rhinite allergique ont un impact direct sur la qualité de vie de l’individu atteint.
Le simple fait de vivre avec ces symptômes peut être un aspect dérangeant au quotidien. Les effets
secondaires associés, tels que les maux de tête, la fatigue, le manque de sommeil, l’irritabilité ou les difficultés
de concentration affectent directement les activités quotidiennes de la personne atteinte et peuvent avoir des
conséquences importantes sur ses performances ou sa productivité. Celle-ci peut, entre autres, éprouver
certaines difficultés au travail ou à l’école et dans ses activités sociales ou sportives [48].
On peut classifier la rhinite allergique selon sa sévérité (légère versus modérée à sévère) par son impact sur
la qualité de vie. Selon le consensus ARIA, la sévérité de la rhinite allergique est établie selon quatre
critères de qualité de vie : un sommeil normal ou perturbé, des activités sociales et/ou des loisirs normaux ou
perturbés, des activités professionnelles et/ou scolaires normales ou perturbées ainsi que des symptômes peu
gênants ou gênants (Figure 1) [6, 10]. Les qualificatifs « normal » ou « peu gênant » réfèrent à une rhinite
légère alors que « perturbé » et « gênant » réfèrent à une rhinite modérée à sévère. L’impact des symptômes
sur la qualité de vie est un facteur important à considérer pour établir le diagnostic et pour une prise en charge
adéquate de la rhinite [11].
1.1.7.2 Impacts économiques
La rhinite allergique touche des millions de personnes mondialement faisant en sorte que son impact
économique est très important. En 2003, on estimait que les coûts directement associés à la rhinite allergique
aux États-Unis s’élevaient entre 2 et 5 milliards de dollars américains annuellement [49]. Cela exclut les coûts
indirects, associés en partie à la diminution de la productivité au travail, qui s’élèveraient jusqu’à près de 10
milliards de dollars [49]. De plus, les allergies saisonnières associées à l’herbe à poux sont parmi les plus
fréquentes en Amérique du Nord et sont donc une préoccupation importante du système de santé québécois.
En effet, celles-ci engendrent des frais importants pour les soins de santé à chaque année. En 2005, les coûts
associés aux allergies à l’herbe à poux ont été évalués entre 156,5 et 240 millions de dollars au Québec [50].
Du fait que le coût de la vie et la prévalence de la rhinite allergique sont en constante augmentation, on peut
présumer qu’aujourd’hui, l’impact économique est encore plus important.
101.1.8 Les types d’allergènes
Un allergène est décrit comme une substance qui entraîne une réaction allergique chez les individus
sensibilisés. Dans la rhinite allergique, les allergènes impliqués sont des composés volatils de petite taille
capables d’être inspirés et d’atteindre le système respiratoire. Tel un système de défense primaire, le nez a
comme fonction d’agir comme un filtre en retenant les plus larges particules inspirées. Ainsi, les particules
d’un diamètre aérodynamique plus grand que 10 µm se déposent généralement par impaction au niveau des
voies aériennes supérieures [51, 52]. Lorsqu’elles sont plus petites, elles peuvent facilement passer cette
barrière et rejoindre les voies aériennes inférieures. Les allergènes de petite taille peuvent donc passer les
fosses nasales et se déposer au niveau de l’arbre trachéo-bronchique (< 5 µm) ou des alvéoles (< 1 µm) [51,
52]. De ce fait, les allergènes de plus petite taille seraient plus impliqués dans le développement de l’asthme
[53]. Les allergènes qui causent la rhinite allergique saisonnière ou perannuelle peuvent être d’origine
végétale ou animale. De façon générale, les allergènes saisonniers proviennent des pollens alors que les
allergènes perannuels proviennent des acariens et des animaux. De plus, les moisissures font autant partie
d’une catégorie que de l’autre. Cette classification peut par contre différer selon l’emplacement géographique
d’un pays ou d’une région.
1.1.8.1 Les allergènes d’origine végétale
La rhinite allergique peut être causée par l’inhalation d’allergènes provenant de divers végétaux, comme les
pollens ou les spores de moisissures. Les pollens entomophiles, qui proviennent surtout des fleurs, causent
rarement des symptômes d’allergie en raison de leur consistance gluante et du fait qu’ils sont transportés par
les insectes plutôt que par le vent [51]. Les pollens anémophiles sont ceux qui sont les plus susceptibles de
causer une réaction allergique. Ils ont une forme aérodynamique qui favorise leur dispersion dans l’air et
permet leur déplacement sur de longues distances [51]. Ce type de pollen, qui est aisément transporté par le
vent, est aussi émis en grande quantité. En conséquent, il peut facilement entrer en contact avec les
muqueuses respiratoires. Les pollens les plus allergisants proviennent des arbres, des graminées et des
herbacées. Au Québec, la période de pollinisation débute au printemps, alors que les premiers pollens sont
libérés dans l’air. Celle-ci se poursuit tout au long de l’été et se prolonge jusqu’au début de l’automne. Les
différents types de pollens sont présents environ à la même période de temps chaque année. Les premiers
pollens sont émis au printemps par les arbres et les arbustes, principalement en avril et en mai. Au début de
l’été, particulièrement en juin et en juillet, on voit apparaître les pollens de graminées. Enfin, à la fin de l’été,
surtout en août et en septembre, les pollens d’herbacées sont majoritaires [54-56]. Les pollens d’arbres
11communs au Québec proviennent entre autres du bouleau, du frêne, du peuplier, de l’orme, de l’érable et du
chêne. Chez les graminées, on trouve communément les pollens de la phléole et de l’ivraie vivace. En ce qui
concerne les plantes herbacées, elles comprennent par exemple l’armoise, le plantain, la lampourde et l’herbe
à poux (ou ambroisie). Par ailleurs, l’herbe à poux est considérée comme une des principales causes de
rhinite allergique saisonnière au Québec [19, 50]. Les pollens sont souvent considérés comme des allergènes
saisonniers, mais cela peut être différent tout dépendant du pays ou de la région du pays concerné. En effet,
au Canada, les pollens sont présents seulement pour une courte période alors que dans des pays plus
chauds, ils peuvent être présents toute l’année. La nature et la quantité de pollens varient en fonction de la
géographie, de la température et du climat d’une région [51]. Selon leur provenance, la taille des pollens peut
varier entre 5 à 100 µm mais elle est en moyenne de 20 à 30 µm de diamètre [51, 53]. Le diamètre
relativement grand des grains de pollen fait en sorte qu’ils se déposent plus particulièrement au niveau des
fosses nasales et des yeux. Puisqu’ils sont majoritairement retenus par le filtre nasal, ils atteignent
significativement moins les voies aériennes inférieures que les plus petits allergènes comme les spores de
moisissures [53].
Les moisissures sont des champignons microscopiques qui peuvent aussi causer des symptômes d’allergies.
Les genres Alternaria, Cladosporium (anciennement Hormodendrum) et Aspergillus sont fréquents dans
l’environnement intérieur et extérieur. Dans les maisons et les édifices, un taux d’humidité élevé est propice à
leur croissance [56]. Ainsi, les sous-sols et les salles de bains sont des endroits où elles sont souvent
retrouvées. De plus, leur croissance est aussi favorisée dans la terre des plantes et sur le bois de chauffage.
Au Québec, les moisissures de l’environnement extérieur causent principalement des symptômes d’allergies
au printemps et à l’automne [56]. À ce moment, les spores de moisissures peuvent aussi entrer dans les
domiciles lorsque les fenêtres sont ouvertes ou par les conduits de ventilation, comme c’est le cas pour les
pollens de plantes. La petite taille des spores de moisissures (3-10 µm) fait en sorte qu’ils peuvent pénétrer
plus facilement les voies aériennes inférieures et causer des symptômes de rhinite ou d’asthme [51, 53].
Selon l’Institut National de Santé Publique du Québec, les changements climatiques auraient un impact direct
sur les plantes allergènes et, conséquemment, sur les personnes atteintes de rhinite allergique saisonnière.
En effet, l’augmentation des gaz à effet de serre et les conditions climatiques changeantes auraient comme
effets d’allonger la période de croissance des plantes, d’accroître la propagation de certaines espèces dans
des zones où elles étaient absentes auparavant, d’augmenter la production de pollens par les espèces
végétales et d’amplifier le potentiel allergène du pollen [55].
12Vous pouvez aussi lire