Hypocalcémie de l'adulte - atelier Hypocalcémie
←
→
Transcription du contenu de la page
Si votre navigateur ne rend pas la page correctement, lisez s'il vous plaît le contenu de la page ci-dessous
atelier Hypocalcémie
Hypocalcémie de l’adulte
Peter Kamenický
L e diagnostic d’hypocalcémie est un
diagnostic biologique qui repose
sur le dosage de la calcémie totale. La
Cellule
parathyroïdienne
PTH
limite inférieure de la calcémie qui définit
l’hypocalcémie, doit se référer aux normes
de chaque laboratoire. Habituellement il
s’agit d’une calcémie inférieure à
2,20 mmol/L ou 88 mg/L. Il convient
d’éliminer les fausses hypocalcémies,
dues à l’hypoalbuminémie par mesure de 1αhydroxylase
la protidémie ou de l’albuminémie. Dans
certaines situations, le dosage du calcium
ionisé permet de préciser le diagnostic Calcitriol
250HvitD
(hypocalcémie si calcémie ionisée < 1,1
mmol/L).
Chez l’adulte, la calcémie est déter-
Absorp@on
de
Ca
Réabsorp@on
distale
de
Ca
Résorp@on
osseuse
minée par un état d’équilibre entre Absorp@on
de
PO4
Excré@on
proximale
de
PO4
Libéra@on
de
Ca
et
PO4
l’absorption intestinale, la résorption
osseuse et l’excrétion rénale. Pendant l’en- Figure 1. Régulation de l’homéostasie phosphocalcique par la PTH et le calcitriol.
fance il faut ajouter l’accrétion osseuse liée
à la croissance. Les spécificités de l’hypo- – Les paresthésies distales (mains, n de la joue à mi-distance entre l’oreille
calcémie dans l’enfance sont développées pieds) et péribuccales, spontanées ou et la commissure), ce signe est peu spéci-
dans l’article d’Anya Rothenbühler. Les déclenchées par l’effort physique (par fique.
flux de calcium sont finement régulés par exemple au cours d’une activité sportive, – Les crises de tétanie, accompagnent
deux hormones calciotropes : la PTH et le car l’hyperventilation entraîne une baisse surtout l’hypocalcémie aiguë et sévère ;
calcitriol (Figure 1). de la calcémie ionisée). elles débutent par les paresthésies et les
– Le signe de Trousseau: ce signe est fasciculations, auxquelles d’ajoutent pro-
Diagnostic clinique [1, 2] induit pas une ischémie locale sous l’ef- gressivement des contractures doulou-
fet de la compression du bras par un bras- reuses, d’abord localisées aux extrémités
Les manifestations cliniques d’hypo- sard huméral gonflé à 20 mmHg au dessus (main d’accoucheur, spasme carpo-pédal),
calcémies sont variables et dépendent de de la pression artérielle systolique pen- pouvant se généraliser, avec un risque
sa sévérité et de la rapidité de son ins- dant 2 minutes. L’hypocalcémie est res- de bronchospasme, laryngospasme et le
tallation. Pour la même valeur de cal- ponsable d’une contraction de la main, spasme diaphragmatique, responsables
cémie, l’hypocalcémie aiguë sera moins avec les premiers 3 doigts en extension, d’un arrêt respiratoire.
bien tolérée et s’accompagnera d’un joints par leur extrémités, avec le pouce L’hypocalcémie chronique peut entraî-
tableau clinique plus « bruyant » que l’hy- en opposition réalisant ainsi « la main ner une cataracte sous-capsulaire et des
pocalcémie d’installation progressive. d’accoucheur » (Figure 2A). calcifications des noyaux gris centraux
L’hypocalcémie se manifeste le plus sou- – Le signe de Chvosteck, corres- (syndrome de Fahr) (Figure 2B), respon-
vent par les signes d’hyperexcitabilité pond à une contraction de la commissure sable, éventuellement, de signes extrapy-
neuromusculaire : des lèvres provoqué par une percussio ramidaux et des crises comitiales.
Janvier-Février 2016 VOL 80 MCED www.mced.fr 51atelier
Tableau 1. Les principales causes
A B
d’hypocalcémie (liste non exhaustive)
Hypoparathyroïdies
Congénitales
• Syndrome de Di George (délétion 22q11
ou anomalie de TBX1)
• Mutations inactivatrices de la PTH,
mutations activatrices de CaSR
• Syndrome de polyendocrinopathie
auto-immune de type I (mutation
du gène AIRE)
Post-chirurgicales
C Induites par le traitement par I131
Hypoparathyroïdie auto-immune (anticorps
anti-CaSR)
Infiltration des parathyroïdes (maladie de
Wilson, hémochromatose, métastases)
Hypomagnésémie sévère < 0,4 mmol/L
(génétique ou acquise, par ex. alcoolisme
chronique)
Pseudohypoparathyroïdies (résistance
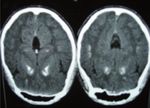
Figure 2. Les manifestations cliniques de l’hypocalcémie.
à la PTH dans les organes cibles)
Panel A : Le signe de Trousseau. Panel B : Calcifications des noyaux gris, le syndrome de Fahr (Image Anomalie de la vitamine D
gracieusement fournie par le Pr Agnès Linglart). C : Allongement du segment QTc sur l’ECG.
Carence alimentaire
Malabsorption
Enfin, l’hypocalcémie augmente le mie totale pour une maladie de Basedow
temps de repolarisation ventriculaire, qui ou pour cancer thyroïdien). Parfois, l’hy- Insuffisance rénale chronique (défaut
se traduit par un allongement du segment poparathyroïdie post-chirurgicale n’est de 1 -hydroxylation)
QTc au delà de 440 ms pour les hommes que transitoire, durant quelques semaines Déficit héréditaire de 1 -hydroxylase ou
et 460 ms pour les femmes (Figure 2C), voire quelques mois suivant la chirurgie, mutation du récepteur de la vitamine D
pouvant être responsables de troubles de car le fragment du tissu parathyroïdien (rachitisme pseudo-carentiel)
rythme, notamment de tachycardies ven- laissé en place peut reprendre progressi- Insuffisance hépatocellulaire (défaut
triculaires. vement sa fonction sécrétoire. Parmi les de 25 -hydroxylation)
causes congénitales, révélées souvent Autre causes
Causes de l’hypocalcémie dés la naissance ou au cours de l’enfance
Médicaments
par une hypocalcémie, la plus fréquente
• Anticonvulsivants
La découverte d’une hypocalcémie est le syndrome de Di George (délétion
• Bisphosphonates, dénosumab
doit déclencher une enquête étiologique. de la région 22q11.21-q11.23), qui asso- (anti-RANKL)
Les principales causes d’hypocalcémie cie une hypoplasie voir une agénésie des • Transfusion massive (apport de citrate)
sont présentées dans le Tableau 1. glande parathyroïdiennes et du thymus,
une dysmorphie faciale et des anomalies Accrétion massive dans le squelette
• Métastases ostéoblastiques
Hypoparathyroïdie [3] cardiaques [4]. Les autres étiologies sont
• Hungry bone syndrome
détaillées dans le Tableau 1.
Le diagnostic d’hypoparathyroïdie est Pancréatite aiguë
évoqué devant l’anamnèse et confirmé Pseudohypoparathyroïdie (PHP) Choc septique
par le tableau biologique, associant une
hypocalcémie avec une PTH basse et Il s’agit de maladies génétiques, sou- (ostéodystrophie héréditaire d’Albright,
une phosphatémie normale ou haute. La mises à empreinte parentale, caractérisées Figure 3), incluant une brachyméta-
cause la plus fréquente des hypopara- par la résistance à l’action de la PTH sur carpie (Figure 3B), brachymétatarsie
thyroïdies est l’hypoparathyroïdie post- ses organes cibles. En conséquence, l’hy- (Figure 3C), surtout au niveau du 4éme et
chirurgicale, survenant après une para- pocalcémie s’accompagne d’une PTH 5éme métacarpien ou métatarsien, un retard
thyroïdectomie totale, ou consécutive à élevée. Certains patients peuvent présen- statural (Figure 3A) qui correspond à une
une chirurgie thyroïdienne (thyroïdecto- ter un phénotype de chondrodysplasie résistance à l’action du PTHrp sur les
52 Janvier-Février 2016 VOL 80 MCED www.mced.fratelier
mie, il faudra également supplémenter en
magnésium. Il est important de suspendre
tout traitement prolongeant le QTc et de
réduire la dose de digoxine si ce traitement
est par ailleurs prescrit.
Le traitement de l’hypocalcémie
chronique dépend de l’étiologie.
Il consiste en l’apport de vitamine D et
des dérivés actifs de la vitamine D, et de
calcium per os.
Il pose des problèmes, en particulier
d’hypercalciurie avec risque de lithiase
[7]. Chez les patients avec hypoparathy-
roïdie, une substitution du déficit de PTH
par la PTH par voie sous-cutanée semble
le traitement le plus efficace. L’utilisation
de PTH sous forme de PTH 1-34 ou téri-
paratide (hors AMM car l’AMM de ce
médicament a été obtenue dans le cadre
de l’ostéoporose) a été testée avec succès
[8-11]. On attend avec impatience de pou-
voir disposer de PTH 1-84 recombinante
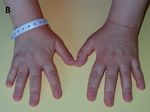
Figure 3. Manifestation clinique de la pseudohypoparathyroïdie de type 1a - le syndrome d’Albright. dont l’AMM sera prochainement deman-
Panel A : Retard statural avec une adiposité abdominale. Panel B : brachymétacarpie. Panel C : dée dans le cadre de l’hypoparathyroïdie
brachymétatarsie. et qui a montré son efficacité dans cette
indication [12].
chondrocytes. Ces patients ont alors aussi timent osseux. C’est en cas de déficit pro-
une obésité, des ossifications ectopiques longé et profond, qu’apparaît une hypo-
cutanées et des anomalies cognitives. calcémie. Mise à part la carence d’apport Peter Kamenický
Service d’Endocrinologie et des Maladies de la
alimentaire, le déficit en vitamine D peut Reproduction, CHU de Bicêtre
Déficit en vitamine D [5, 6] être dû à une malabsorption digestive. Faculté de Médecine Paris-Sud, Université Paris-
L’insuffisance rénale chronique s’accom- Saclay
peter.kamenicky@bct.aphp.fr
Une hypocalcémie peut être due à pagne d’un défaut de 1α-hydroxylation
un déficit en vitamine D ou à une dimi- de la 25-OH vitamine D en calcitriol, avec
nution de la synthèse de son métabolite une hyperparathyroïdie secondaire et par-
actif, le 1,25-(OH)2 vitamine D ou calci- fois d’une hypocalcémie. La cirrhose peut Références
triol (Figure 1). La carence en vitamine D aussi être responsable d’une hypocalcémie 1. Cooper MS & Gittoes NJL. BMJ 2008 ;
reste toujours la première cause d’hypo- modérée due à un défaut de 25-hydroxyla- 336:1298.
2. Hannan FM & Thakker RT. BMJ 2013 ;
calcémie chez le nourrisson en France ! tion de la vitamine D hépatique. 346:f2213
Cette carence en vitamine D peut être res- 3. Shoback D. N Engl J Med 2008 ; 359:391.
4. Kobrynski LJ & Sullivan KE. Lancet 2007 ; 370:
ponsable d’un défaut de minéralisation Traitement de l’hypocalcémie 1443.
du squelette appelé le rachitisme caren- 5. Pearce SHS & Cheetham TD. BMJ 2010 ;
tiel. Chez l’adulte, le déficit en vitamine D Le traitement de l’hypocalcémie aiguë 340:b5664
est très fréquent, particulièrement chez le symptomatique est une urgence. 6. Rosen CJ . N Engl J Med 2011 ; 364:248.
7. Mitchell DM et al, J Clin Endocrinol Metab
sujet âgé, mais ne conduit pas, la plupart L’administration de calcium se fait 2012 ; 97:4507.
de temps, à une hypocalcémie. En effet, par voie intraveineuse lente (200 - 300 mg 8. Winer KK et al, JAMA 1996 ; 276:631.
la baise de la concentration de vitamine de Ca-élément en IVL en 5-10 min, soit 9. Winer K et al, J Clin Endocrinol Metab 1998 ;
83:3480.
D s’accompagne d’une élévation com- 2-3 ampoules de 10 mL de gluconate de 10. Winer KK et al, J Clin Endocrinol Metab 2003 ;
pensatoire de la PTH (hyperparathyroï- calcium à 10%), puis une perfusion de 88:4214.
die secondaire) qui a pour but de mainte- 0,5-2 mg/kg/h de Ca-élément pendent 11. Winer KK et al, J Clin Endocrinol Metab 2008 ;
93:3389.
nir une calcémie normale, notamment par 6-8h, sous surveillance clinique, biolo- 12. Mannstadt M et al, Lancet Diabetes Endocrinol
mobilisation du calcium depuis le compar- gique et ECG. En cas d’hypomagnésé- 2013 ; 1: 275.
Janvier-Février 2016 VOL 80 MCED www.mced.fr 53Vous pouvez aussi lire